■高齢がん患者さんの特徴
がん患者さんは、がんと診断されたときにこころに大きなストレスを感じます。がんであることを受け入れられたか否かに関係なく、医師の説明から治療選択を迫られ、死の恐怖や経済的な不安を抱えたまま治療に臨む人も少なくありません。こうしたストレスが心身の症状となって表れることもあります。

侵襲の少ない手術やがん化学療法、副作用に対する支持療法などの研究開発が進み、高齢患者さんでもがん治療可能なケースが増えています。また、入院期間の短縮化や外来通院での治療の選択肢が増えたことにより、生活面での変化を最小限に抑えることができるようになりました。
しかし、個人差はあるものの、高齢のがん患者さんは、加齢や合併症などによる変化の影響を受けやすく、それによってがん治療継続が困難になることもあります。がん治療の適応を判断する基準として、患者さんの臓器機能やPS(Performance status)などがありますが、高齢者の場合その背景が多様で、個人差が大きいことから、医師はそれらのリスクを考慮したうえで、その人に合う治療を提案します。
●高齢者に対するがん薬物療法
高齢者特有の問題を評価し、治療に反映する手法はいくつかありますが、がん治療においては、日本臨床腫瘍学会と日本癌治療学会が合同で作成した「高齢者のがん薬物療法ガイドライン」においては、「高齢者機能評価(GA:Geriatric Assessment)」を提案しています。これは、患者さんの筋力(握力、歩行距離)などの身体機能や抑うつ、気分、物忘れ、生活や治療をサポートする人や住居環境などを評価するものです。海外では、「高齢者機能評価」を副作用の予測などに用いており、副作用の軽減につながるとする複数の報告があります。
●高齢がん患者さんの療養とチーム医療
高齢のがん患者さんは、入院を機に認知症と診断される、認知症の症状が悪化するということも考えられます。認知症がある高齢のがん治療は、治療そのものに加え、療養環境の整備が必要であり、医師や薬剤師、看護師などの医療従事者、ケアマネジャーや介護福祉士等の介護従事者が連携を図りながら、チームとして患者さんの意思決定支援や家族のサポート、療養環境の調整などを行うことが求められます。
■高齢がん患者さんに多い精神症状
高齢の患者さんは、がん治療に伴う身体的な負担だけでなく、せん妄やがんと診断されたことによるうつ病や(抑)うつ状態、適応障害など、精神症状が問題になることがあります。また、加齢に伴う認知症リスクも重なるため、がんにかかる前には認知機能の低下がなかった人でも、がんの診断、治療後に認知症の症状がみられることがあります。
●適応障害

がん治療の過程において強いストレスを感じ、日常生活に適応できなくなった場合でも一般的には2週間程度で徐々に回復する過程をたどるといわれています。しかし、そのまま回復できず、適切な治療を受けられないと、適応障害、うつ病や(抑)うつ状態を引き起こすことがあります。
適応障害は、日常生活に支障をきたすほどの不安や抑うつ症状が出るもので、がん患者さんにもっと多いとされる精神症状です。がんと診断されて3か月以内に気分の落ち込みや集中力の低下、不眠や食欲低下などの症状が表れた場合には、医療チームによる早期介入が必要となります。
がん患者さんのなかには、「がんになってしまったのは自分だからつらい気持ちも我慢しなくてはいけない」「家族や周囲の人に迷惑をかけたくない」などと考え、つらさを我慢してしまう人もいます。がん化学療法に伴う症状が患者さんにとって強いストレスになっている場合もあります。薬剤師の適切なアセスメントと医療チームの適切な介入が治療継続の支援につながります。
●うつ病や(抑)うつ状態

高齢者はうつ病や(抑)うつ状態の有病率が高く、がんと診断されたことを機に抑うつを呈する患者さんも少なくありません。うつ病や(抑)うつ状態は、がん自体による死亡率を高めるだけでなく、医師による説明に集中できず、がん治療の選択が遅れたり、がん治療の継続が困難になったりと、生命予後を悪化させる要因となります。
特に高齢者ではうつ病や(抑)うつ状態があることで吐き気やめまい、胸が苦しくなるなどの身体症状が出やすくなります。なかには妄想がみられたり、強い不安や緊張から希死念慮が強くなったりすることもあります。
高齢者は加齢の影響で身体的な予備能力が低い状態にあります。さらにがん治療による侵襲が加わることで心身ともに大きな影響を受けます。軽い抑うつでも全身の機能が低下する原因となりうるため、服薬指導時の患者さんとの会話や表情、家族から寄せられる家庭での様子から、抑うつがみられる場合には、早期に医師につなぐことが重要です。
●せん妄

せん妄は、一過性の脳機能障害によって意識障害や注意障害などの症状が起こるもので、睡眠障害、覚醒リズムの障害がみられ、症状の日内変動が大きいのが特徴です。
せん妄は、がん患者さんに限らず、集中治療室や手術後の患者さんなど、身体への侵襲が大きい治療を受けた患者さんに多くみられる精神症状ですが、がん患者さんはせん妄の要因が複数重なることが多く、特に高齢患者さんで注意が必要です。
せん妄の要因には、準備因子、誘発因子、直接原因の3つがあげられます(表1)。
表1 せん妄の発症要因
| 要因 | 主な内容 |
|---|---|
| 脳機能低下を起こしやすい準備因子 |
・年齢(特に70歳以上)
・脳血管障害など、脳の器質的病変がある ・認知症(認知機能障害) など |
| せん妄の発症の引き金となる誘発因子 |
・入院による慣れない環境での生活
・痛みや便秘、排尿障害などの不快な身体症状 ・手術前の心理的ストレス など |
| せん妄の直接原因 |
・手術や放射線治療、がん化学療法などの副作用
・肺炎などの感染症 ・脱水、電解質異常 ・せん妄を誘発する薬剤や多剤投与 など |
がんやがん治療はせん妄のリスクのひとつですが、高齢のがん患者さんせん妄の症状は抑うつや認知症と間違われやすいため、それぞれの特徴を理解することが重要です(表2)。
表2 主なせん妄、認知症、うつ病や(抑)うつ状態の違い
| 症状の出方 | 主な初期症状 | 意識 | |
|---|---|---|---|
| せん妄 | 数時間から数日の間に急激に出る | 意識障害や注意の障害がある | 混濁している |
| 認知症 | 月単位、年単位で悪化する | 短期記憶障害など | 初期は清明 |
| うつ病や(抑)うつ状態 | その時々によって変化する | 気分・感情障害など | ほとんどで清明 |
また、抑うつがせん妄、せん妄が認知症の原因となるなど、相互の関連が強いことから、予防と早期発見、早期介入が重要であり、チーム医療のなかで薬剤師が果たす役割は大きいといえます。
せん妄には大きく分けて過活動型、低活動型、混合型の3つの種類があります。過活動型せん妄は、幻覚や妄想、興奮などが起こることが多く、徘徊したり落ち着きがなくなったりすることもあります。暴力や暴言が出ることもあるため、家族が怖がったり、戸惑ったりすることが多いものの、変化を捉えやすいため、事前に家族にも十分な説明を行うことで対応しやすいケースともいえます。
一方の低活動型せん妄は、会話をしない、動きが鈍い、無気力になる、引きこもるなど、活動量が減ったり動き自体が鈍くなったりします。高齢者やがん患者さんのせん妄は低活動型が多いといわれており、人生の最終段階にある患者さんのせん妄も低活動型であるのが一般的です。うつと間違われることが多く見過ごされやすい、過活動型に比べて長期化しやすいのが特徴です。
●認知症

認知症はがんと同様に加齢に伴って有症率が高くなります。認知症の50%程度を占めるのがアルツハイマー型認知症で、認知機能障害による症状が徐々に進行し、それに伴って行動・心理症状(BPSD:Behavioral and psychological symptoms of dementia)がみられるようになります。
認知症に伴うがん治療の影響にはさまざまなものがありますが、がん治療の中断につながる原因となるのが服薬アドヒアランスの低下です。また、認知症があることでADLの急激な低下がみられることがあります。ADLを保つためには、認知機能を可能な限り維持しながらBPSDを緩和することが重要であり、薬剤師が患者さんの自己管理能力などを適切に評価したうえで、家族などの介護者にも配慮しながら服薬継続を支援する必要があります。
認知症に伴う服薬アドヒアランスへの影響と対応についてはこちら
■がんやがん治療に伴うせん妄の予防
せん妄の予防には、医師や看護師、薬剤師などの多職種が情報を共有し、ハイリスク患者さんへの対策を行うことが重要となります。なかでも薬剤師の介入が不可欠なのが薬剤性せん妄の予防です(図1)。
図1 薬剤性せん妄

主なせん妄リスクとなる薬剤には、ベンゾジアゼピン系・非ベンゾジアゼピン系睡眠薬・抗不安薬、オピオイド、ステロイド、抗ヒスタミン薬、抗コリン作用のある薬、H2受容体拮抗薬などがあります。薬剤師はこれらの薬剤を服用していないかどうかを事前に確認したうえで、使用している場合にはせん妄を誘発しない薬への変更を提案します。また、高齢者は複数の持病を持ち、複数の医療機関から薬を処方されていることがあります。がんと診断される前から服用していた薬を整理することも、せん妄リスクの軽減につながります。
●がん化学療法に伴うせん妄

がん化学療法では、投与後のせん妄リスクのアセスメントが重要となります。副作用等によるせん妄リスクに対しては、予防的な介入が必要です。
がん化学療法による、脱水や痛み、悪心、便秘、不眠などがせん妄の原因となります。予測される副作用に対して患者さん、家族(介護者)に繰り返し説明を行い、患者さん自身のセルフケアを支援します。
○ 脱水
水分摂取量を確認し、少ない場合には飲水を促します。体液量が減少している高齢者の場合、ツルゴール反応の確認等で脱水の有無を日常的に確認するなど、患者さん自身や家族(介護者)にでもできる方法を指導します。
【ツルゴール反応】

手の甲の皮膚をつまんで戻し、2〜3秒経っても戻らない場合には脱水が疑われる
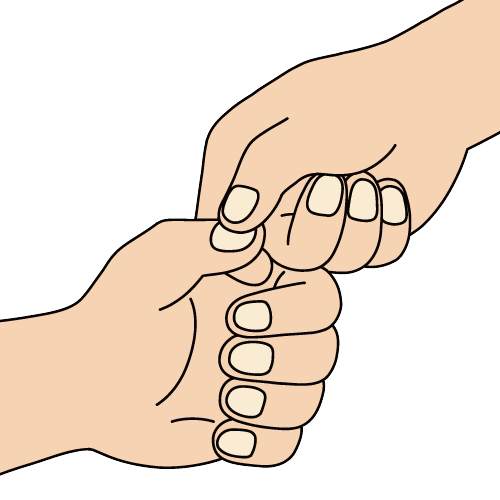
爪を押して手を離し、爪に赤みが戻らない場合も脱水の可能性がある
○ 悪心
悪心予防のためにステロイドを使用するケースがありますが、ステロイドの使用はせん妄のリスクになることから、薬剤師が事前に使用量について確認することが重要です。
○ 便秘
排便日誌などを活用して排便のリズムを把握したり、食事量や水分摂取量が減っていないかを確認したりするとともに、ほかにも便秘を起こしやすい薬の使用がないかどうかをチェックします。
○ 不眠
不眠に対してベンゾジアゼピン系の薬剤を使うとせん妄のリスクが高まるため、抗精神病薬など、せん妄リスクのない薬剤への変更を提案します。
認知症がある人のがん治療に必要なアセスメントの詳細はこちら
【せん妄リスクがある主ながん化学療法+分子標的治療薬】
| がん化学療法など | せん妄リスクとなる副作用 |
|---|---|
| プラチナ製剤+タキサン系 |
・ 悪心(急性、遅発性)
・ アレルギー反応 ・ 食欲不振 ・ 倦怠感 ・ 便秘 ・ 関節痛、筋肉痛 ・ 骨髄抑制 など |
| FOLFOX療法(5-FU) |
・ 脱水(口腔粘膜障害による)
・ 疼痛 など |
| TS-1 |
・ 脱水(下痢による)
・ 悪心・嘔吐 ・ 骨髄抑制 など |
| ゲフィチニブ |
・ 脱水(下痢による)
・ 肝機能障害 ・ 間質性肺炎 など |
このほか、支持療法に使用されるオピオイド、ベンゾジアゼピン系薬剤、ステロイドなどもせん妄リスクがあります。
【アルツハイマー型認知症に対する治療薬】
| 薬剤名 | 適応 | 維持用量 | 剤型 | 用法 |
|---|---|---|---|---|
| ドネペジル |
アルツハイマー型認知症
レビー小体型認知症 |
① 軽~中等度5mg
② 重度10mg |
・口腔内崩壊錠(OD錠)
・内服ゼリー ・ドライシロップ |
1日1回 |
| ガランタミン | アルツハイマー型認知症 | 軽~中等度24mg |
・口腔内崩壊錠(OD錠)
・内用液 ・錠剤 |
1日2回 |
| リバスチグミン | アルツハイマー型認知症 | 軽~中等度18mg | ・パッチ剤 | 1日1回 |
| メマンチン | アルツハイマー型認知症 | 中等~重度20mg |
・口腔内崩壊錠(OD錠)
・錠剤 ・ドライシロップ |
1日1回 |
認知症に伴う服薬アドヒアランスへの影響と対応についてはこちら
認知症に関する製品情報やお役立ち情報は「認知症情報サイトAssist」にも掲載しています。
認知症の進行を止めることは難しく、年齢とともに確実に進行していきます。認知症治療薬は、中核症状である認知機能の低下の進行をゆるやかにすることで、BPSDを緩和することが期待されます。患者さんや家族は、「薬=治すもの」と認識していることが多いため、薬を開始する前に、認知症の薬物療法の目的と意義について、患者さん自身だけでなく家族にも正しく理解してもらえるように、丁寧に説明することが重要です。
参考文献
・小川朝生・田中登美編:認知症plusがん看護.日本看護協会出版会,2019.
・日本がんサポーティブケア学会:高齢者がん医療Q&A総論.2020.
http://www.chotsg.com/jogo/souron.pdf
・日本サイコオンコロジー学会・日本がんサポーティブケア学会編:がん医療におけるこころのケアガイドラインシリーズ1がん患者におけるせん妄ガイドライン2019年版.金原出版,2019.
https://jpos-society.org/pdf/gl/delirium/all_jpos-guideline-delirium.pdf
・日本臨床腫瘍学会・日本癌治療学会:高齢者のがん薬物療法ガイドライン.南江堂,2019.
https://minds.jcqhc.or.jp/docs/gl_pdf/G0001132/4/cancer_drug_therapies_for_the_elderly.pdf
・長島文夫・古瀬純司:総説高齢がん患者の治療と支援.日本老年医学会雑誌,59(1)1-8,2022.
https://www.jstage.jst.go.jp/article/geriatrics/59/1/59_59.1/_pdf/-char/ja
・明智龍男:総説他領域からのトピックス サイコオンコロジー:がん患者に対する精神神経学的アプローチ.日本耳鼻咽喉科学会会報,118(1):1-7,2015.
https://www.jstage.jst.go.jp/article/jibiinkoka/118/1/118_1/_pdf/-char/ja
・厚生労働省:認知症施策推進大綱(令和元年6月18日認知症施策推進関係閣僚会議決定)(概要)
https://www.mhlw.go.jp/content/000519053.pdf

東京大学大学院医学系研究科老年病学 教授
小川 純人 先生
1993年東京大学医学部医学科卒業、1994年JR東京総合病院内科、1999年同大学院医学系研究科生殖・発達・加齢医学専攻博士課程修了。2001年カリフォルニア大学サンディエゴ校細胞分子医学教室、2005年東京大学医学部附属病院老年病科助教、文部科学省高等教育局医学教育課参与(専門官)等を経て、2013年より東京大学医学部附属病院老年病科准教授を務め、2024年同教室教授に就任。現在に至る。
この記事は2022年12月現在の情報となります。