がん患者さんと感染症
PDF
がん患者さんは、受けているがん治療の内容によって免疫機能が低下することがあり、感染症にかかりやすくなります。
がん治療のすべてで免疫機能が低下するわけではありませんが、がん患者さんが感染症にかかると重症化するリスクが高く、がん治療そのものに影響が出ることもあります。
なかでも治療中に注意が必要なのは、抗がん剤や放射線治療で骨髄抑制が起こる場合、免疫機能にかかわる脾臓を手術で摘出した患者さんなどがあげられます。
感染は皮膚や口、鼻など、細菌やウイルスが侵入しやすい外部と接した部位で起こりやすく、最近では、外来で抗がん剤治療を受ける患者さんが増えていることから、治療を受けている時間以外の患者さん自身による感染予防がより重要となっています。
●主な流行性の感染症と感染経路
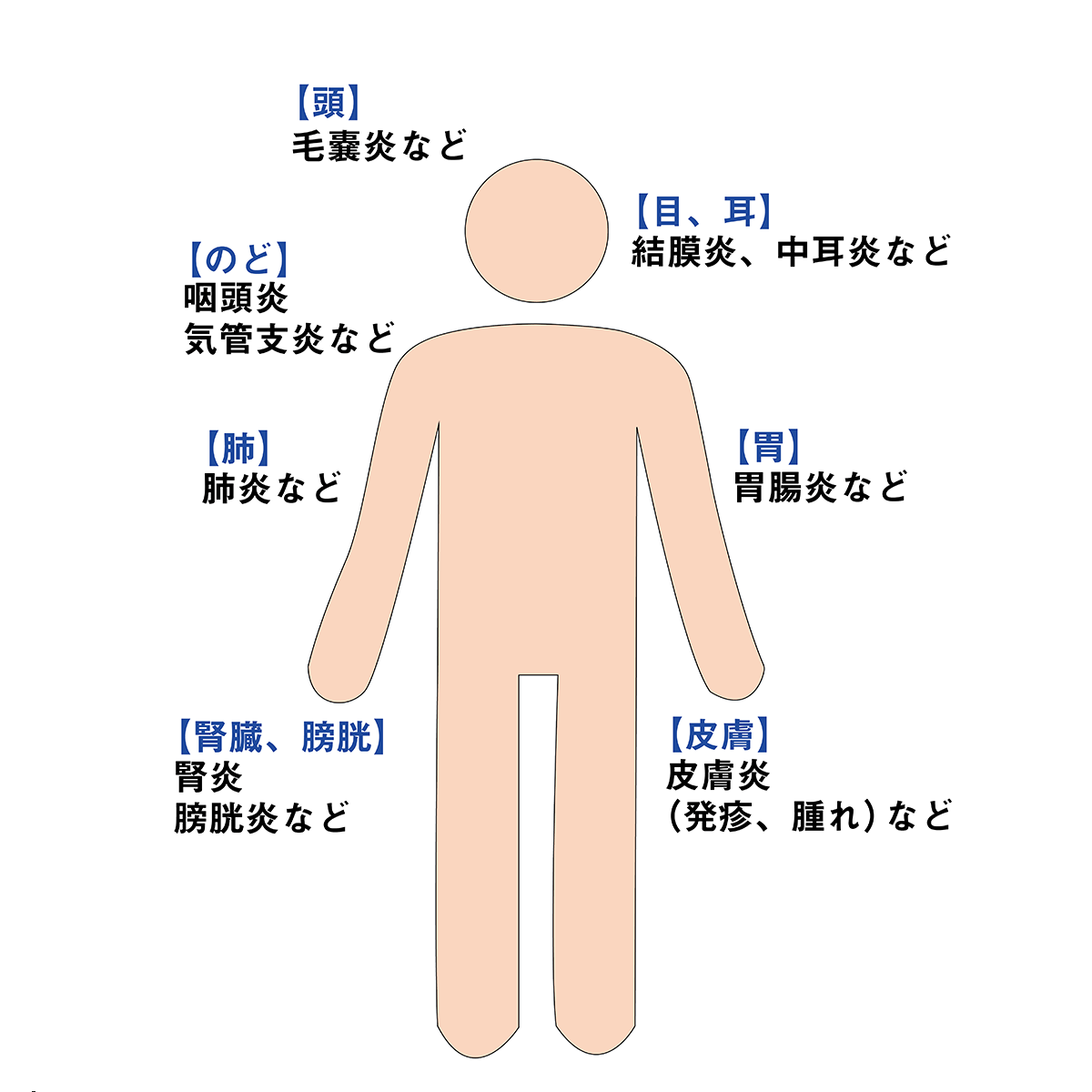
感染症は、細菌やウイルスなどの病原菌が身体のなかに侵入することが原因となります。感染症を引き起こす主な病原菌には、インフルエンザや帯状疱疹、新型コロナウイルス感染症などを引き起こすウイルス、肺炎球菌などの細菌、真菌があげられます。これらの病原菌は、その種類によってさまざまな経路から身体に侵入します。主な感染経路として、飛沫感染、空気感染、接触感染、経口感染があげられます。

飛沫感染:咳やくしゃみによって周囲に飛び散った病原菌を直接吸い込む、目や鼻の粘膜に付着することで感染する
空気感染:空気中に飛び散った飛沫から水分が蒸発して目に見えない小さな粒子(飛沫核)となったものに病原菌が付着したものを吸い込むことで感染する
接触感染:感染した人が排出した唾液や体液、排泄物などに含まれる病原菌に触れることで感染する
経口感染:病原菌に汚染された食べ物を食したり、感染者が調理して汚染した食品を食べたり、汚染された糞便を処理することで感染する
【主な感染症と感染経路】
| 感染症 | 主な感染経路 |
|---|---|
| インフルエンザ | 飛沫感染、接触感染 |
| 肺炎球菌 | 飛沫感染 |
| 新型コロナウイルス | 飛沫感染、接触感染 |
| 水虫(真菌症) | 接触感染 |
| 感染性胃腸炎 | 経口感染 |
| 麻しん | 空気感染 |
| 水ぼうそう | 飛沫感染、接触感染、空気感染 |
骨髄抑制時の体調管理
抗がん剤のなかには骨髄抑制の副作用を伴うものがあります。
骨髄は骨の中心部にあり、血液の細胞(白血球、赤血球、血小板)のもとになる造血幹細胞があります。血液細胞が骨髄のなかで成熟すると、血液中に出てきてそれぞれの機能を果たします。骨髄は細胞分裂が活発ですが、がん治療によってその働きが抑えられてしまうと、血液の細胞が作られにくくなります。なかでも白血球が減少すると、感染症のリスクが高まります。
●骨髄抑制が起こりやすい時期
骨髄抑制の程度や時期は、抗がん剤の種類や投与量などによって異なります。見た目の変化がない副作用のため、特に自分が使用している薬で骨髄抑制が起こる場合、日ごろから体調管理に努めましょう。定期的に血液検査を受けるとともに、骨髄抑制に伴う症状が出た場合には医師に伝えることが大切です。
【骨髄抑制と感染による主な症状】
- ・ 発熱
- ・ 寒気、ふるえ
- ・ 咳やのどの痛み
- ・ 下痢や腹痛
- ・ 排尿時の痛み
- ・ 皮膚の発疹 など
【骨髄抑制と感染による主な症状】

がん治療中には手帳や日記で体調の変化を記録するとよいでしょう。治療スケジュールと体調の変化を確認でき、事前の備えがしやすくなります。
自宅でも毎日継続できるものに体温測定があります。毎日決まった時間に体温測定を行うことで、体調の変化を把握しやすくなります。
白血球減少時の治療
骨髄抑制によって白血球が減少する時期は、感染症の予防がより重要となります。白血球減少に対しては、骨髄の機能が回復するまでの期間を短縮し、感染を防ぐために白血球のなかでも免疫機能にかかわる好中球を増やす薬を使うこともあります。
好中球が500/μL未満に減少すると、発熱を起こしやすくなります。体温が37.5℃以上になった状態を発熱性好中球減少症といいます。寒気や身体の震えなどの症状を伴うことがあります。
好中球が減少していると感染症の重症化リスクも高くなります。白血球が減少している時期はいつもより食事に注意し、ペットや生花なども近くに置かないようにしましょう。発熱があった場合には、すぐに治療を受けることが大切です。
がん患者さんのワクチン接種
ワクチンは、感染症にかかったときに身体のなかに抗体がつくられ、新たに体内に入り込もうとする細菌やウイルスを排除する仕組みを利用したものです。あらかじめ病原性をなくしたウイルスなどの一部を使ってつくられており、細菌やウイルスが体内に入り込むのを抑えるだけでなく、感染した場合も重症化するリスクを軽減できます。
新型コロナウイルス感染症やインフルエンザ、肺炎球菌、帯状疱疹などのワクチンを接種しておくことで感染症へのかかりやすさを抑えることが大切です。
ただし、がん治療中の患者さんは生ワクチンの接種ができない場合があります。主治医に相談しましょう。
●インフルエンザワクチン
がん患者さんがインフルエンザにかかると肺炎などを起こしやすく、症状が重くなったり、死亡するリスクが高くなったりすることがわかっています。
インフルエンザワクチンを接種することで、感染リスクや重症化リスクを抑えることができます。インフルエンザワクチンは持続期間が短く、年によって流行株も異なるため、毎年接種する必要があります。
●肺炎球菌ワクチン
肺炎球菌は肺炎の原因となる細菌で、がん患者さんで免疫機能が低下していると感染しやすくなるだけでなく、重症化するリスクが高くなります。なかでも血液やリンパのがん、手術で脾臓を摘出したがん患者さんは、そのリスクが高くなることがわかっています。肺炎球菌には2種類あります。沈降13価肺炎球菌結合型ワクチン(プレベナー®水性懸濁注)、23価肺炎球菌莢膜ポリサッカライドワクチン(ニューモバックス®NP)があり、その使い分けや接種のタイミングについては、主治医に相談しましょう。
●帯状疱疹ワクチン
帯状疱疹は、水ぼうそうと同じウイルス(ヘルペスウイルス)によって起こります。水ぼうそうは、子どものときに感染し、発症することが多いウイルスですが、治った後もウイルスが体内の神経節と呼ばれる場所に潜んでおり、免疫機能が低下するとウイルスが活性化して帯状疱疹を発症します。
帯状疱疹は皮膚に痛みを伴う赤い斑点や水ぶくれが出る病気で、眠れないほどの痛みが出る人もいます。皮膚の症状が改善しても帯状疱疹後神経痛という神経の痛みが残ることがあります。がん患者さんは非がん患者さんに比べて帯状疱疹のリスクが高くなります。そのため、特に50歳以上の人には、ワクチン接種が推奨されています。
帯状疱疹のワクチンには不活化ワクチンと生ワクチンの2種類がありますが、近年は不活化ワクチン(シングリックス®筋注用)の接種が主流です。効果は非常に高くおすすめできるものですが、接種費用が高いため、主治医とよくご相談ください。また、抗がん剤治療中で免疫機能が大きく低下している患者さんは生ワクチンの接種はできません。
●新型コロナウイルス感染症(COVID-19)
がんは新型コロナウイルス感染症の重症化リスクのひとつとなっています。ワクチンの初回接種(2回)によって、がん患者さんの感染リスクを低下させることが報告されており、発症や重症化の予防、より安全に検査やがん治療を進められるなどのメリットがあります。
その一方で、ワクチンは副反応が出ることもあり、非がん患者さんに比べてがん患者さんは、ワクチンの感染リスク低下効果が弱い可能性があります。主治医と相談のうえ、ワクチン接種によるベネフィットとリスクを検討し、接種するかどうかを決めましょう。3回目以降の追加接種についても同様です。
新型コロナウイルスに対するワクチンには、ウイルスのタンパク質をつくるための遺伝情報の一部を注射して体内に抗体をつくるコロナウイルス修飾ウリジンRNAワクチン(コミナティ®筋注、スパイクバックスTM筋注)や遺伝子組換えサルアデノウイルスベクター(バキスゼブリアTM筋注)、ウイルスの表面にあるスパイクタンパク質の遺伝子をもとにつくられた組換えコロナウイルス(SARS-CoV-2)ワクチン(ヌバキソビッド®筋注)があります(2022年7月現在)。

国家公務員共済組合連合会虎の門病院
臨床感染症科部長
荒岡 秀樹 先生
和歌山県立医科大学卒業
東京厚生年金病院内科、杏林大学医学部第一内科(呼吸器内科)を経て、2007年に虎の門病院に赴任。日本内科学会総合内科専門医・指導医、日本感染症学会専門医・指導医・評議員、日本臨床検査医学会臨床検査専門医、日本化学療法学会抗菌化学療法指導医・評議員、日本臨床微生物学会認定医・評議員・理事、インフェクションコントロールドクター(ICD)の認定資格を取得
この記事は2022年7月現在の情報となります。