がん患者さんの味覚障害
味覚障害の治療
患者さんは、味覚障害があることで食事がつらいと感じていても「治療が終わるまでだから」「がん治療中だから仕方ない」と考えてしまうことがありますが、つらい気持ちから食欲が低下して体力が維持できず、がん治療の継続にも影響することがあります。

食事の役割と日常生活への影響
食事には栄養を摂取する以外にもコミュニケーション機能や文化的機能など、さまざまな機能があります。味覚障害によって患者さんが生きていくうえで大切にしていることががん治療前と同様にできなくなることがあるため、生活の質(QOL)が低下します(表1)。
表1 食事の主な役割、機能
| 栄養を摂取する機能 | 人が生きていくために必要な栄養を摂取する |
| 精神的機能 | 食事をすることで満足感を覚え、精神的な安定が得られる |
| 生活リズムの調整機能 | 社会的な生活を送るために必要な1日のリズムを調整する(1日3回の食事によって調整する) |
| コミュニケーション機能 | 複数人で食事をとることで相手との関係を深める、他者のために食事をつくる行為によって相手を大切に思う気持ちを伝える |
| 文化的機能 | 食に関する文化は嗜好や価値観に影響を与え、食べることが文化的なつながりをもたらす |

また、味覚障害は患者さんの苦痛を増強させる要因となります(表2)
表2 食に対する患者さんの苦痛
患身体的苦痛:味覚障害、悪心・嘔吐、口腔乾燥などによる症状
社会的苦痛:家族と同じ食事がとれない、これまで主に行ってきた調理ができない
精神的苦痛:栄養状態が低下することへの不安、思うように食べられないストレスなど
スピリチュアルペイン:食事をとることに対する価値の変化、食べられないことによる死の恐怖など
味覚障害の悪循環を防ぐために
味覚は人が食事をとるかどうか、楽しめるかどうかを決める大きな要因となります。味覚障害による食事への意欲低下は、食事の回数、食事量の減少を招く要因となり、がん治療に影響を与える可能性があります。体重が1か月以内に5%以上、または半年で10%以上減少している場合には治療の見直しを検討する必要があります。
味覚障害は不安やストレスなどの心因性の要素も強く、味が感じられないつらさがストレスとなって、さらに症状を増強させる要因になってしまうことがあります。

味覚障害は、がん治療が終了すれば徐々に回復することが多いものの、食べる楽しみを奪われることは一時的なものであってもつらいものです。「今だけ我慢すれば」と思いがちですが、つらい気持ちを抱えたまま我慢せず、医療従事者に相談しましょう。治療や食事の工夫によって症状が軽減する可能性があります。
味覚障害の診断と治療
味覚障害は効果的な治療法がないものの、検査によって味覚障害の種類や程度、血清亜鉛値などを確認したうえで、患者さんに合う治療を進めていきます。
味覚障害は、舌に電気刺激を与えることで金属のような味を感じる程度を測定したり、甘味、塩味、酸味、苦味を5段階で評価する検査を行ったりすることで診断します。また、血液検査では血液中の亜鉛のほか、鉄や銅などのミネラルやビタミンの値を測定します。
血清亜鉛の基準値:80~130㎍/dL
(60㎍/dL未満が亜鉛欠乏症、60-80㎍/dL未満が潜在性亜鉛欠乏症)
●亜鉛内服療法
血液中の亜鉛値が基準値以下の場合には、亜鉛を補充する薬を服用することで症状の改善が期待できることがあります。ただし、亜鉛を薬で補充する治療は即効性がなく、一般的に3か月~半年程度の期間をかけて治療効果をみていきます。抗がん剤治療の終了後、味覚は徐々に戻る患者さんは多いものの、亜鉛の薬を処方されている場合には自己判断で中止せず、医師の指示のもと治療を継続しましょう。
亜鉛は体内に貯め込まれにくいため、通常の食事で過剰摂取になることはありませんが、サプリメントを飲んでいる患者さんは治療開始前に医師や薬剤師に伝えることが大切です。

●抗不安薬・抗うつ薬
味覚障害は、服用している薬や亜鉛不足などの原因のほか、ストレスなどこころの状態によって起こることも少なくありません。心因性の要素が強いと考えられる場合には抗不安薬や抗うつ薬による治療で症状が軽減することがあります。

●漢方薬
味覚障害に対して漢方薬を使うことがあります。味覚障害が適応になる漢方薬はないため、別の症状で保険適応となる患者さんに限られますが、六君子湯(りっくんしとう)や補中益気湯(ほちゅうえっきとう)、人参養栄湯(にんじんようえいとう)などの漢方エキス剤が処方されることがあります。即効性はないため、長期的に服用する必要があります。
●その他
血液検査によって鉄欠乏が確認された場合には鉄剤、ビタミン欠乏の場合はビタミン剤内服などを行うことがあります。また、口腔内の乾燥が味覚に影響することがあるため、人工唾液や唾液分泌を促進する薬が処方されることがあります。
●口腔内環境とがん治療
がん治療では、口腔粘膜炎などの副作用が出ることも少なくありません。味覚障害だけでなく口腔粘膜炎などの副作用があると食事がとりにくくなり、体重減少の原因になることがあります。また、口の健康はコミュニケーションをとるうえでも重要なことから、がん治療を受ける前から口腔内の環境を整えるようにしましょう。口腔内が乾燥する場合には、こまめな水分補給や保湿剤の使用、唾液腺マッサージなどのケアがおすすめです。
【唾液線マッサージのやり方】
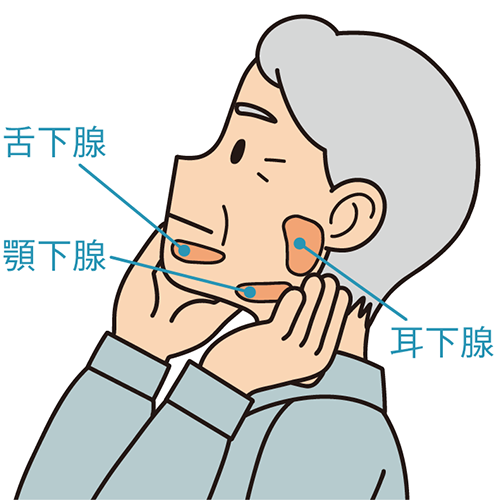
大唾液腺(耳下腺、顎下腺、舌下腺)付近を指で円を描くようにマッサージすることで唾液分泌を促します。

食事には栄養をとること以外にもさまざまな役割があります。がん治療中の味覚障害には効果的な治療法はないといわれていますが、治療によって症状の軽減が期待できることがあります。自分らしく生活をしながらがん治療を継続するためにも、食事の味の感じ方に異変を感じたときは、医療従事者にご相談ください。
| ・ | 石川寛著・野村久祥編:がん薬物療法の「スキマ」な副作用~困った症状と正しく向き合う!~ 第3回味覚障害(味覚異常).月刊薬事,じほう.60(4):107-113,2018. |
| ・ | 栗橋健夫:栄養を科学するイラスト解説 味覚障害のメカニズムを探る! 唾液と咀嚼のはたらき.Nutrition Care,メディカ出版,14(8):16-22,2021. |
| ・ | 任智美:栄養を科学するイラスト解説 味覚障害のメカニズムを探る! 全身性疾患と味覚障害.Nutrition Care, メディカ出版.14(8):36-40,2021. |
| ・ |
任智美ほか:総説「教育講演 味覚の基礎と臨床」味覚障害の基礎と臨床.口腔・咽頭科,日本口腔・咽頭科学会,30(1)31-35,2017.
https://www.jstage.jst.go.jp/article/stomatopharyngology/30/1/30_31/_pdf (2024年8月14 日閲覧) |
| ・ | 東加奈子・竹内裕紀:栄養を科学するイラスト解説 味覚障害のメカニズムを探る! 薬剤と味覚障害の関係.Nutrition Care,メディカ出版 14(8):41-45,2021. |
| ・ | 古賀亜希子・菊池由宣:がん患者さんの“食”を守るアセスメントとケア どんなときに起こる?シチュエーション別に学ぶ食の悩みアセスメント&ケア がん薬物療法による悪心・嘔吐、味覚障害(予測的悪心・嘔吐を含む).YORi-SOUがんナーシング,メディカ出版,12(6):17-20,2022. |
| ・ |
厚生労働省:重篤副作用疾患別対応マニュアル 薬物性味覚障害
https://www.pmda.go.jp/files/000245252.pdf (2024年8月14 日閲覧) |
| ・ |
小林由佳ほか:特集:がん患者に対する栄養療法と周辺の問題 がん化学療法に伴う摂食障害(悪心嘔吐、味覚異常など)の対策.静脈経腸栄養,日本栄養治療学会,28(2):39-46,2013.
https://www.jstage.jst.go.jp/article/jjspen/28/2/28_627/_pdf (2024年8月14 日閲覧) |
| ・ |
藤山理恵・角忠輝:化学療法による味覚障害について.日本口腔診断学会雑誌,35(3)173-182,2022.
https://www.jstage.jst.go.jp/article/jsodom/35/3/35_173/_pdf/-char/ja (2024年8月14 日閲覧) |
| ・ |
がん情報サービス:症状を知る/生活の工夫 心のケア がんと心
https://ganjoho.jp/public/support/mental_care/mc01.html (2024年8月14 日閲覧) |
| ・ |
藤山理恵・角忠輝:化学療法による味覚障害について.日本口腔診断学会雑誌,35(3)173-182,2022.
https://www.jstage.jst.go.jp/article/jsodom/35/3/35_173/_pdf/-char/ja (2024年8月14 日閲覧) |
| ・ |
西田幸平・小林正佳・竹内万彦:濾過ディスク法味覚検査キットを用いた簡易な味覚検査法.日本耳鼻咽喉科頭頸部外科学会会報,124:763-769,2021.
https://www.jstage.jst.go.jp/article/jibiinkoka/124/5/124_763/_pdf (2024年8月14 日閲覧) |
| ・ |
坂口明子・任智美・岡秀樹ほか:味覚障害1,059例の原因と治療に関する検討.日本耳鼻咽喉科頭頸部外科学会会報,116:77-82,2013.
https://www.jstage.jst.go.jp/article/jibiinkoka/116/2/116_77/_pdf (2024年8月14 日閲覧) |
| ・ |
日本臨床栄養学会:亜鉛欠乏症の診療指針2018.
http://jscn.gr.jp/pdf/aen2018.pdf (2024年8月14 日閲覧) |

任 智美 先生
2002年兵庫医科大学卒業後、同大学耳鼻咽喉科、神戸百年記念病院耳鼻咽喉科勤務を経て、2009年ドイツ・ドレスデン嗅覚・味覚センターに留学。2011年兵庫医科大学学内講師、2014年同講師に就任。現在に至る。日本耳鼻咽喉科頭頸部外科学会耳鼻咽喉科専門医、日本耳鼻咽喉科学会認定補聴器専門医。日本口腔・咽頭科学会理事、日本味と匂い学会、小児耳鼻咽喉科学会評議員、日本耳科学会会員、日本嚥下医学会会員、日本音声言語学会会員など。専門分野は味覚、幼児難聴、補聴器、漢方治療。
この記事は2024年8月現在の情報となります

